Pengenalan
Penyakit Tuberculosis (TB) atau batuk kering merupakan satu penyakit berjangkit tertua yang dipercayai menjadi penyebab kepada kematian manusia. Ini dibuktikan melalui kajian ke atas fragmen tulang belakang mumia dari tahun 2400 S.M di negara Mesir.
World Health Organization (WHO) dalam laporan tahunannya yang bertajuk Global Tuberculosis Report 2014, menyatakan pada tahun 2013 sebanyak 9 milion penduduk dunia telah dijangkiti penyakit TB, manakala 1.5 milion lagi maut akibat dari jangkitan ini. Negara-negara di Asia Tenggara dan Asia Pasifik telah menyumbang sebanyak 56% daripada jumlah bilangan kes TB seluruh dunia dimana India dan China merekodkan bilangan tertinggi iaitu masing-masing 24% dan 11% daripada jumlah kes TB global.
Penyakit TB disebabkan oleh sejenis bakteria iaitu Mycobacterium tuberculosis. Bakteria ini akan dibebaskan ke udara apabila pesakit TB batuk, bersin, bercakap atau bernyanyi. Individu sihat yang berdekatan atau individu yang mempunyai kontak dengan pesakit, berpotensi untuk mendapat jangkitan melalui proses pernafasan. Bakteria ini akan masuk ke dalam salur pernafasan dan menjangkiti paru-paru, juga dikenali sebagai pulmonary TB (TB paru-paru) malah, boleh juga menjangkiti bahagian badan yang lain dan dikenali sebagai extrapulmonary TB.
Pengesanan segera terhadap individu yang menunjukkan simtom telah dijangkiti penyakit ini amat perlu bagi memastikan jangkitan tidak merebak kepada individu sihat yang lain. Diagnosis yang cepat, mudah dan tepat menjadi faktor utama bagi memastikan jangkitan dapat dikesan secepat mungkin. Bagi tujuan diagnosis makmal, spesimen dari individu yang disyaki mengidap penyakit ini perlu diperolehi.
Spesimen
Terdapat beberapa jenis spesimen yang perlu diperolehi bagi tujuan diagnosis makmal menurut kemampuan individu pesakit.
- Sputum atau kahak bagi kes TB pulmonari
- Darah, tisu, cecair badan dan sebagainya bagi kes TB extrapulmonari atau sekiranya sputum sukar diperolehi dari pesakit seperti kanak-kanak yang masih tidak tahu mengeluarkan sputum.
Spesimen utama bagi pendiagnosan makmal bagi penyakit TB adalah sputum. Pesakit akan diminta untuk memberikan sputum. Sputum yang diperolehi hendaklah dihantar ke makmal dengan segera. Sekiranya terdapat kelewatan yang tidak dapat dielakkan, sputum perlu disimpan dalam suhu diantara 2 – 8°C untuk jangkamasa tidak lebih dari 48 jam.
Kaedah Pengesanan Makmal Jangkitan TB
Spesimen yang diperolehi akan menjalani proses praujian menurut jenis spesimen yang diperolehi. Bagi sputum, ianya perlu dicernakan (digest) terlebih dahulu. Terdapat beberapa peringkat ujian yang digunapakai bagi mengesan dan mengenalpasti jangkitan TB dalam makmal iaitu:
- Direct Smear Microscopy – Pengesanan kehadiran Acid Fast Bacilli menerusi ujian Smear Microscopic
- Culture Based Methods – Pengesanan pertumbuhan/pembiakan bakteria menerusi ujian kultur media
- Ujian Identifikasi – Pengenalpastian bakteria menerusi ujian identifikasi
- Drug Susceptibility Testing – Pengenalpastian kerentanan bakteria menerusi ujian kerentanan antibiotik
Direct Smear Microscopy
Kaedah Direct Smear Microscopy berasaskan kepada sifat dinding sel bakteria ini yang tebal dengan kandungan lipid yang dapat mengekalkan pewarnaan walaupun dilunturkan dengan bahan berasid (Acid Fast Bacilli -AFB). Smear atau calitan yang disediakan daripada spesimen pesakit akan dicelup menggunakan pencelup Ziehl Neelsen atau Auramine O dan kemudiannya diperiksa menggunakan mikroskop yang bersesuaian, bergantung kepada bahan pencelupan yang digunakan. Ianya mudah dijalankan, murah dan dapat mengenal kuman TB dengan pantas. Namun begitu ianya memerlukan kehadiran sekurang-kurangnya 5,000 bacili per 1 ml sputum untuk memberikan bacaan positif. Sensitivitinya menurun bagi specimen kes extrapulmonary, ko-infeksi HIV dan Nontuberculos Mycobakteria (NTM). Kaedah ini juga tidak dapat membezakan antara TB dan NTM, kuman hidup dan mati serta kuman yang rentan terhadap ubat atau tidak rentan. Kaedah ini merupakan kaedah asas dalam mengesan bacili kuman mycobakteria sahaja. Dijalankan di pusat mikroskopik di hospital dan klinik-klinik kesihatan.
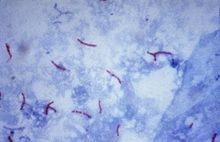
Visual 2: Acid-fast Bacilli selepas pencelupan Ziehl Neelsen pada calitan
Sumber: http://www.cdc.gov/tb/education/corecurr/pdf/chapter4.pdf
Culture-Based Method
Kaedah Culture-Based atau kultur merupakan satu lagi kaedah diagnosis makmal penyakit TB. Ujian ini hanya dijalankan oleh pusat kultur. Sehingga kini terdapat 45 pusat kultur di seluruh Malaysia. Tujuan kaedah ini dijalankan ialah:
- Untuk mengenalpasti mycobacteria yang hidup
- Untuk memperbanyakkan bilangan mycobacteria
- Untuk memberikan diagnosis TB yang tepat
- Sebagai keperluan bagi menjalankan ujian identifikasi serta Drug Susceptibilty Test (DST)
Kaedah kultur dapat meningkatkan pengesanan kes TB diantara 30-50% dan mempercepatkan pengesanan sebelum ianya mencapai tahap infectious. Selain makmal pengkulturan, ianya memerlukan ruang tambahan yang berbeza bagi proses seperti penyediaan media dan dekotaminasi. Proses dekontaminasi pula boleh memudaratkan bacili TB. Ini menjadikan kaedah ini tidak 100% sensitif. Kaedah ini sesuai dijalankan diperingkat wilayah (regional). Setiap satu pusat kultur adalah mencukupi bagi merangkumi 500,000 hingga 1 milion populasi.
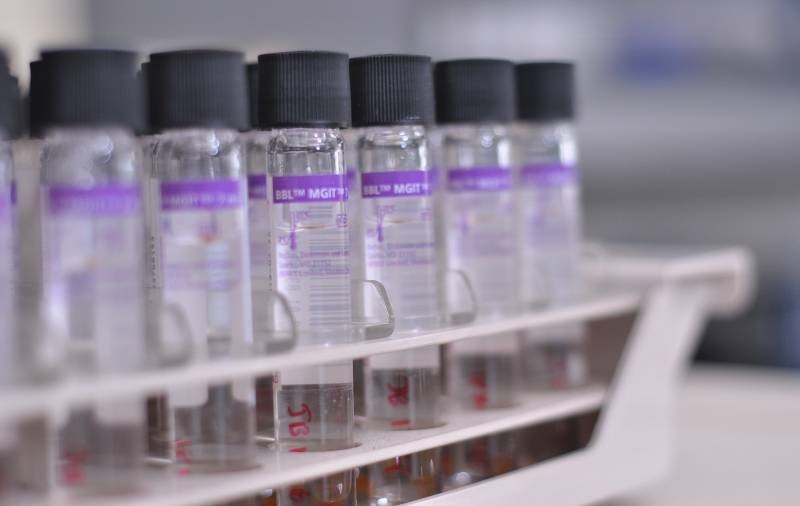
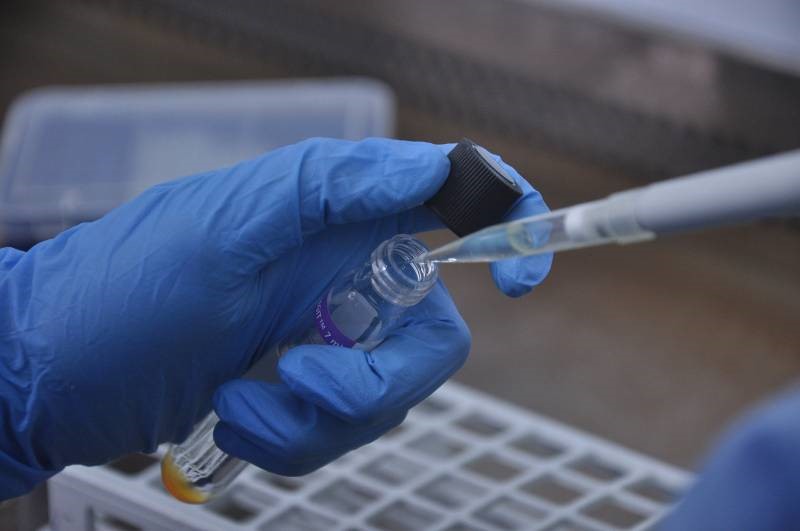
 Visual 3: Gambar menunjukkan proses kerja yang terlibat dalam kultur automasi / kultur cecair
Visual 3: Gambar menunjukkan proses kerja yang terlibat dalam kultur automasi / kultur cecair
(Tiub kultur cecair, inokulasi spesimen, inkubasi)
Sumber: Makmal Rujukan TB Kebangsaan, MKAK
Kaedah kultur dijalankan dengan menggunakan media tertentu. Terdapat 2 jenis media iaitu media solid (pepejal) yang dijalankan secara manual dan media liquid (cecair) menggunakan mesin yang dapat mengesan pertumbuhan kuman secara automatik dengan menggunakan mesin. Kaedah manual menggunakan beberapa jenis media antaranya Loweinsten Jensen (LJ) dan Ogawa. Bagi kaedah automasi pula ujian dijalankan oleh mesin yang telah diprogramkan seperti Bactec MGIT 960. Laboratory Turn Around Time (LTAT) atau jangkamasa ujian bagi kaedah manual adalah selama 4-8 minggu manakala 1-6 minggu bagi kaedah automasi. Sebarang indikasi yang memperlihatkan pertumbuhan bakteria ini akan di proses untuk ujian identifikasi. Bagi kaedah manual, hanya koloni bakteria yang menyerupai mycobacteria akan diambil untuk menjalani ujian lanjut.
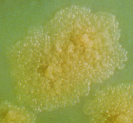
Visual 4: Kultur Mycobacterium tuberculosis pada media LJ berwarna kuning pucat dan
menunjukkan koloni yang kering (dry) dan kasar (rough)
Sumber: Makmal Rujukan TB Kebangsaan, MKAK
Ujian Identifikasi
Ujian identifikasi adalah ujian bagi mengenalpasti jenis mycobacteria yang telah berjaya dikultur samada ianya merupakan Mycobacterium tuberculosis (MTB) atau sebaliknya (non-MTB). Rawatan bagi jangkitan MTB sangat berbeza dari rawatan bagi jangkitan NTM. Kultur yang digunakan bagi tujuan ini hendaklah dari kultur tulen dan bebas dari sebarang kontaminasi.
Bagi tujuan identifikasi, terdapat beberapa kaedah yang digunapakai iaitu
- Teknik Konvensional (karekter biologi seperti warna pigmen dan ujian biokimia)
- Immuno Chromatographic Assay (ICA) yang merupakan teknik paling pantas.
- Nucleic Acid Amplification Test atau NAAT (contoh: Hybridization Protection Assay (HPA)
Setelah dipastikan sebagai Mycobacterium tuberculosis, bakteria ini perlu menjalani ujian selanjutnya bagi mengenalpasti kerintangan terhadap ubat-ubatan yang digunakan dalam rawatan penyakit TB.
Drug Susceptibility Test (DST)
Drug Susceptibility Test (DST) merupakan peringkat akhir dalam proses diagnosis penyakit TB. Antara tujuan utama ujian ini dijalankan ialah bagi memberikan panduan dalam pemilihan jenis ubat yang bersesuaian kepada pesakit selain mengenalpasti kemungkinan berlakunya kes dimana pesakit TB telah rintang/imun terhadap ubat yang diberikan semasa rawatan. Terdapat 2 kaedah yang digunakan bagi tujuan tersebut.
- Kaedah fenotipik yang melibatkan pengkulturan Mycobacterium tuberculosis bagi melihat pertumbuhannya didalam media yang mengandungi ubatan anti TB.
- Kaedah genotipik yang mengesan mutasi (perubahan) keatas gen tertentu yang dikaitkan dengan kerintangan terhadap ubatan TB
Antara kaedah yang lazim digunakan adalah:
- Kaedah konvensional menggunakan media solid
- Kaedah automasi menggunakan media cecair.
- Kaedah NAAT
DST sangat sesuai dijalankan di peringkat makmal rujukan pusat/kebangsaan sahaja memandangkan keperluan infrastruktur bagi memenuhi keperluan biokeselamatan dan kompleksiti teknikal metodologi ujian serta interpretasi makmal keputusan ujian. Walaubagaimanapun, kaedah ini memberikan ketepatan yang berbeza bagi ubatan anti-TB.
Bagi 1st line drug, ujian ini sangat tepat bagi ubatan isoniazid dan rifampicin berbanding streptomycin, ethambutol dan pyrazinamide. Ujian DST yang pantas/rapid adalah sangat diperlukan bagi tujuan mengenalpasti penyakit TB terutamanya MDR-TB. Kaedah ii) dan iii) iaitu Line Probe Assay (LPA) merupakan gold standard bagi 1st line DST. Sekiranya keputusan ujian bagi 1st line DST bagi isoniazid dan rifampicin disahkan sebagai rentan (resistant) iaitu Multi Drug Resistant TB (MDR-TB), 2nd line DST dijalankan.
Ubatan yang terlibat bagi 2nd line DST adalah dari kumpulan aminoglycosides, polypeptides dan fluoroquinolones seperti ethionamide, capreomycin, kanamycin, ciprofolaxin, p-aminosalicyclic acid (PAS) dan amikacin. Menjalankan 2nd line DST secara rutin adalah tidak digalakkan memandangkan keberhasilan semula yang rendah.
Setiap jenis ujian yang ditawarkan mempunyai jangkamasa tertentu bagi menjalankan ujian atau dikenali sebagai Laboratory Turn Around Time (LTAT) iaitu masa yang perlu, bermula dari penerimaan spesimen sehingga keputusan di keluarkan oleh makmal berkenaan. Tanpa mengambilkira masa bagi tujuan penghantaran ke makmal yang menjalankan ujian seterusnya atau keputusan ujian diterima oleh pihak pemohon asal. Berikut merupakan LTAT bagi setiap jenis ujian yang terlibat dalam diagnosis penyakit TB dalam keadaan normal dimana tiada sebarang proses tambahan diperlukan sewaktu pengendalian spesimen sehingga keputusan dapat dikeluarkan.
(Jadual 1)
| Jenis Ujian | Kaedah | LTAT (jangkamasa ujian) |
| Kultur |
BACTEC MGIT 960 Konvensional |
1-6 minggu 8-minggu |
| PCR | Realtime PCR | 7 hari bekerja |
| Identification Test | Kaedah Molekular | 3 hari berkerja |
| Drug Sensitivity Testing (1st line) |
BACTEC MGIT 960 Konvensional |
17 hari bekerja 31 hari bekerja |
| Drug Sensitivity Testing (2nd line) | Line Probe Assay | 7 hari selepas MDR-TB berjaya dikesan |
| Detection Of Genotypic Drug-resistance (1st line) | Line Probe Assay | 7 hari bekerja |
Jadual 1: Jadual menunjukkan jangkamasa atau LTAT bagi setiap ujian yang terlibat dalam proses diagnosis penyakit TB.
Tiada satu kaedah yang dapat memenuhi kesemua keperluan bagi mendapatkan keputusan ujian yang memenuhi maksud dan keperluan untuk menjalankan ujian seperti untuk tujuan rawatan dan kawalan penyakit TB. Penggunaan kaedah yang bersesuaian bagi mencapai maksud permohonan ujian adalah penting. Algorithm yang sesuai dengan kemestian, keperluan dan kemampuan makmal perlu mengambilkira faktor kewangan, kepakaran dan situasi penyakit TB di sesebuah negeri.
Rujukan
- World Health Organization. Policy Framework for Implementing New Tuberculosis Diagnostics. Geneva: WHO, 2010.
- World Health Organization. Global tuberculosis report 2013.
World Health Organization.uberculosis Global Report 2013. Geneva
- Ministry of Health. Laboratory Technical Manual- Direct Sputum Smear Microscopy for Acid Fast Bacilli. 2011
- Makmal Rujukan TB Kebangsaan, Makmal Kesihatan Awam Kebangsaan- Kementerian Kesihatan Malaysia